Гортань представляет собой сложную часть системы дыхательных органов человека. Соединяя трахею и глотку, она выполняет несколько важных функций: звукообразующую, защитную, дыхательную. Болезни гортани опасны для процесса дыхания и ограничивают возможность говорить.
Злокачественные опухоли в гортани поражают в большей степени мужское население старшего возраста. Основными причинами заболевания являются вредные привычки (курение, алкоголизм), загрязненность атмосферы и хронические заболевания дыхательных путей. По статистике рак гортани составляет почти 5% от всех злокачественных новообразований, встречающихся у человека.
Лечение злокачественной опухоли гортани
Заболевание на первых порах развивается практически бессимптомно. Небольшое раздражение в горле, ощущение инородного предмета при глотании не вызывает опасений у большинства пациентов. Чаще всего обращаются к специалисту, когда боль в горле усиливается и дыхание и процесс проглатывания пищи становится затруднительным. Такое положение затрудняет диагностику и шансы на успешное излечение снижаются.
Основным методом лечения злокачественной опухоли гортани является хирургическое вмешательство. Частичное удаление гортани при злокачественной опухоли возможно только при первой стадии рака. В остальных случаях требуется полное удаление органа и замена его силиконовой или металлической трубкой, как видно на фото ниже.
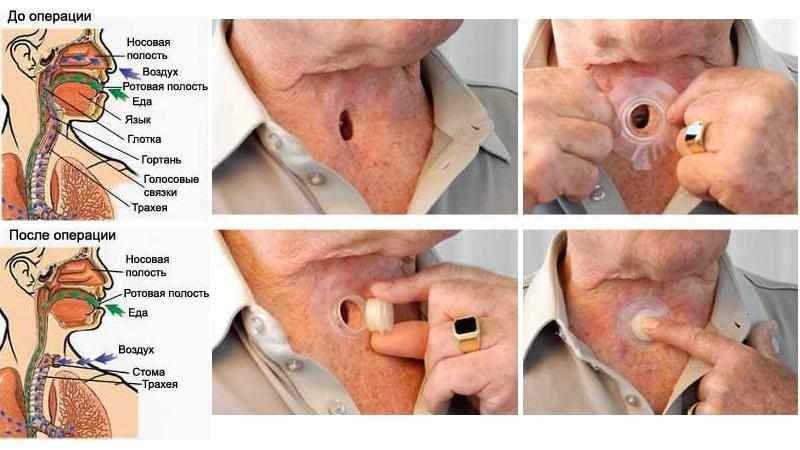 Замена гортани трахеостомической трубкой
Замена гортани трахеостомической трубкой
Удаление гортани или ее части с последующим лечением химиотерапевтическими методами и дополнительным УФ-облучением позволяют повысить возможность выздоровления.
Послеоперационный период
Процедуры по окончании операции включают в себя:
- удаление из дыхательных путей остатков мокроты и крови с помощью откашливания,
- прием антибиотиков:
- гигиену больного.
Послеоперационный период после удаления гортани при злокачественной опухоли требует от родных человека постоянного ухода и оказания помощи. В случае, если нет возможности постоянно находится с оперированным человеком, необходимо обратиться к помощи квалифицированной сиделки с опытом ухода за тяжелобольными.
Удаление мокроты и крови из дыхательных путей
 Естественный процесс откашливания при скоплении жидкостей в гортани и дыхательных органах может быть затруднен после операции.
Естественный процесс откашливания при скоплении жидкостей в гортани и дыхательных органах может быть затруднен после операции.
Но для предотвращения развития патологий в бронхах и легких он просто необходим.
Поэтому необходимо постоянно контролировать частоту откашливания и густоту мокроты. Если жидкость вязкая, необходимо проведение содовых ингаляций.
Рекомендуется использовать в постели положение полусидя. При этом больному легче дышать и отхождение мокроты и попавших в горло частиц проходит без затруднений. Если есть подозрение на наличие нарушения кровообращения в легких и тканях, то требуется частая смена положения тела и вставание при помощи сиделки, чтобы избежать застоя жидкостей.
Прием медикаментов
В большинстве случаев необходимо проведение терапии антибиотиками из разряда пенициллинов. Это значительно снижает риск развития инфекционных и воспалительных заболеваний дыхательных путей в послеоперационный период. До полного восстановления и нормализации питания необходимы внутривенные инъекции 40% глюкозы в количестве 20мл совместно с 15мг инсулина для улучшения усвояемости.
При ослабленном состоянии здоровья пациента и большой кровопотере рекомендуется проводить регулярное переливание крови.
Гигиена больного
Уход за дыхательной трубкой в послеоперационный период заключается в орошении маслом внутренних поверхностей не реже, чем через каждые пару часов. Это предотвратит образование корост на ней и не создаст проблем при дыхании. Рекомендуется закрепить перед трахеотомической трубкой влажную салфетку. Это снижает риск образования наростов внутри нее.
 Замена трахеостомической трубки
Замена трахеостомической трубки
Регулярные гигиенические процедуры в месте разреза тканей необходимы для предотвращения гнойных образований. При нормальном течении заживления швы вокруг трахеостомы снимаются через 6 дней, а кожные не позднее, чем через 8.
Внимание! Если есть подозрение на скопления гноя, то необходимо ослабить, либо убрать швы и ввести трубки для отведения. Ни в коем случае нельзя делать это самостоятельно. Процедура должна проводиться медицинским работником.
Питание
Питание в послеоперационный период проводится через зонд, который устанавливается до пищевода. В большинстве клиник срок такого кормления составляет около месяца. Современные методики послеоперационного восстановления больных с удаленной гортанью позволяют ускорить перевод на обычное питание.
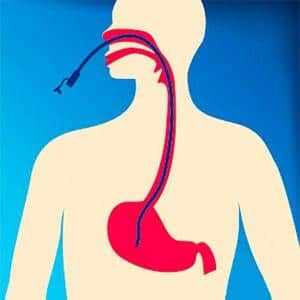 Назогастральный зонд
Назогастральный зонд
В некоторых специализированных медицинских учреждениях питание жидкими продуктами начинают после снятия кожных швов.
Как утверждают разработчики такого метода восстановления, это позволяет снизить риск развития патологий и осложнений.
К тому же сокращение срока питания через зонд позволяет начать процесс восстановления речи гораздо раньше.
Необходимость приема пищи в жидком виде ограничивает набор продуктов, которые можно включить в систему питания. Поэтому рекомендуется кормить больного небольшими порциями, но часто.
Примерный рацион должен состоять из:
- не менее, чем 1 литра насыщенного куриного бульона с добавлением протертых отварных овощей,
- около 2 литров молочной смеси или молока высокой жирности,
- 50 грамм сливочного высококачественного масла,
- 50-60 грамм сахара.
Рекомендуется включить не менее полудесятка взбитых куриных яиц. Постепенно в рацион можно добавить жидкую молочную манную кашу или специальные смеси для питания взрослых больных. На втором и третьем месяце реабилитации добавляют молотые сухари, разводя их в бульоне.
Последствия удаления гортани
Повышение температуры тела на следующий день после проведения операции естественно. Но если нормализации не происходит, то возникает подозрение о воспалительном процессе внутри дыхательных органов. В этом случае необходимо дополнительное обследование оперированной области. Развитие воспаления значительно затрудняет процесс регенерации и восстановления функций гортани.
 Среди возможных осложнений после проведения операции также наблюдаются:
Среди возможных осложнений после проведения операции также наблюдаются:
- инфицирование,
- кровотечение,
- чрезмерное опухание,
- затрудненное дыхание,
- сгустки крови,
- афония (неспособность к разговорной речи),
- повреждение пищевода или трахеи,
- рецидив болезни.
Самым неприятным последствием полного удаления гортани при злокачественной опухоли является потеря возможности говорить. Это ограничивает возможности человека и приводит к инвалидности.
Профилактика онкологических заболеваний горла
Основным фактором, влияющим на развитие злокачественных новообразований в гортани и дыхательных путях является чрезмерное увлечение курением и алкоголем. Следовательно, необходимо избавиться от этих вредных привычек как можно раньше.
Здоровый образ жизни, сбалансированное питание и физические нагрузки во многом способствуют предотвращению большинства заболеваний органов дыхания и онкологических в том числе.
Своевременное лечение воспалительных процессов в горле еще один фактор, который снижает риск возникновения опухолей. При малейших негативных проявлениях в горле, будь то частое раздражение или утомительный кашель, необходимо обратиться к врачу. Ранняя диагностика и лечение может сохранить здоровье.