Высоко приоритетной остается тонзиллярная патология ввиду постоянно растущего уровня заболеваемости, развития системных осложнений. Болезнь сопряжена с активизацией условно-патогенной флоры, воздействием инфекционных агентов. Чтобы минимизировать риск заражения необходимо знать возможные механизмы внедрения возбудителя в восприимчивый организм, передается ли гнойная ангина воздушно-капельным путем.
Заразна ли гнойная ангина?
Микрофлора слизистых оболочек обеспечивает физиологическое течение обменных процессов, гомеостаз органов, защиту от патогенных штаммов. При нормальных условиях микробиота и микроорганизмы, населяющие биотоп человека, находятся в состоянии равновесия.
При изменении баланса нарушается метаболизм, функциональность органов, стабильность иммунной системы. В результате происходит каскад биологических, химических, иммунных процессов с клиническими формами проявления.
В ротовой полости локализовано наибольшее число бактерий, чем в других отделах (от 150 до 300 разновидностей), меньшим числом представлены вирусы и простейшие. Условно-патогенные штаммы, населяющие верхние дыхательные пути при агрессивных эндогенных и экзогенных условиях могут стать причиной воспаления элементов лимфатического глоточного кольца (ангины).
Острый тонзиллит – инфекционное заболевание глотки, пусковым механизмом для которого выступает иммунодефицитное состояние.
В этиологии болезни участвуют разные микробные сообщества:
- Вирусы: парагриппа, аденовирусы, ротавирусы, Эпштейна-Барр.
- Бактерии: стрептококки, стафилококки, спирохеты, листерии.
- Грибы рода Candida, хламидии, микоплазма.
Для справки! Наиболее значимым возбудителем тонзиллофарингита признан β-гемолитический стрептококк группы А (БГСА), который определен в 30% клинических случаев.
На состав патогенной флоры оказывает влияние микробная обсемененность и чистота вдыхаемого воздуха, концентрация в атмосфере пыли, химических элементов, нарушение местных или системных механизмов.
Вне зависимости от генеза этиологического агента, гнойная ангина является заразной.
Из-за того, что инфекция передается аэрогенным и контагиозным способом, то непосредственный контакт с явным или скрытым носителем создает угрозу заражения.
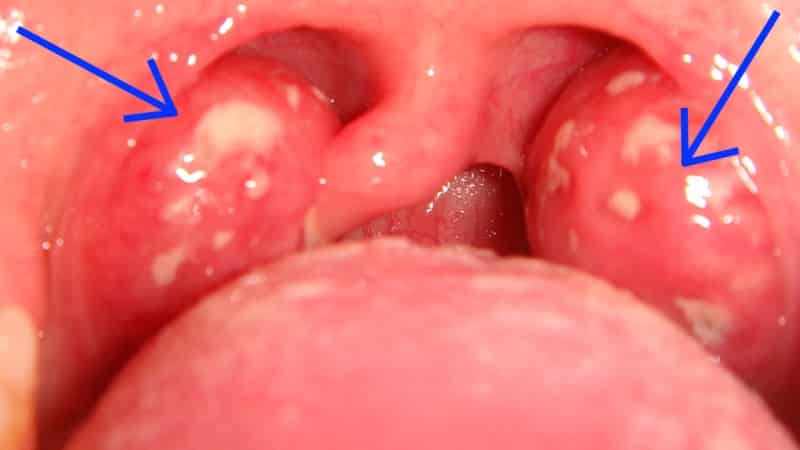
Инкубационный период ограничен 5 сутками (в среднем 3 дня), после чего появляется острая боль в горле, фебрильная лихорадка, озноб. Клинические формы болезни вариабельные, варьируются от незначительных до ярко-выраженных с гиперемией и отечностью небных миндалин, увеличением шейных лимфоузлов, образованием на поверхности гланд белого налета, гнойных пробок.
Проникновение в организм генетически чужеродной информации (вирусов, бактерий, грибов) не всегда дает старт воспалительному процессу. Для развития болезни необходимо присутствие дестабилизирующих факторов:
-
- ослабленный организм ранее перенесенными заболеваниями,
- неправильное питание,
- прием отдельных препаратов (антибиотиков, фунгицидов),
- психосоматические расстройства.
Риск неинфекционного заражения или хронизации патологии повышает постоянное присутствие в ротовой полости стрептококка, который изменяет физико-химический состав эпителиальной поверхности.
В группу риска поражения небных миндалин чаще попадают дети, так как местный иммунитет ребенка оказывается восприимчивый к различному роду инфекций. При первичном инфицировании организм не способен верифицировать возбудителя тонзиллита, как опасного агента, противостоять действиям микробных сообществ.
Как лечить ангину у детей можно узнать тут.
Пути передачи
Как передается гнойная ангина? Один из допустимых способов перемещения возбудителя – воздушно-капельный путь. Инфекция из слизистой оболочки дыхательных путей поступает в воздушную среду со слюной при кашле, чихании, насморке, после чего внедряется в восприимчивый организм при вдыхании обсемененного микробами воздуха.
Для справки! Антропонозный источник инфекции – больной человек или носитель, у которого отсутствуют клинические симптомы болезни.

Так как насморк, кашель не всегда проявляются при тонзиллярной патологии, то существуют другие пути передачи гнойной ангины:
- Алиментарный. Проникновение вирусов и бактерий в пищеварительный канал происходит преимущественно через рот, при заглатывании пищи, в приготовлении которой был задействован носитель инфекции.
- Водный. Это разновидность фекально-орального механизма передачи инфекции, при котором генетические чужеродные агенты проникают в организм нового хозяина через загрязненную воду.
- Контагиозный. Возбудители выделяются на кожные покровы, слизистые оболочки, окружающие предметы, при контакте с которыми восприимчивый организм становиться носителем инфекции.
- Контактно-бытовой. Патогены выводятся из организма источника на бытовые предметы (полотенца, посуду), средства личной гигиены, после чего локализуются в пищеварительном тракте нового организма.
Заключение
Сколько дней носитель или больной опасен для общества? При неадекватной терапии пациент остается заразным в течение 7-10 дней или пока сохраняется субфебрилитет. Если при доказанной бактериальной этиологии грамотно подобран антибиотик, то для эрадикации возбудителя понадобится от 12 до 36 часов. Для закрепления положительного результата, профилактики рецидивов, осложнений курс лечения увеличивают до 5-7 дней, при тяжелых случаях до 10 дней.